Гематурический синдром у детей
Актуальность
Оптимизация технологий лечебно-диагностического процесса в любом стационаре, в том числе нефрологическом, подразумевает поиск наиболее информативных и недорогих методов дифференциальной диагностики и уточнения отдельных нозологических форм заболеваний. Одним из неспецифических синдромов, который наблюдается при самых разных нефропатиях является гематурия, она может наблюдаться при поражении ткани почек и заболеваниях мочевыводящих путей [41, 76, 80]. Частой причиной гематурии у детей являются гломерулонефриты. Многие нефропатии длительное время проявляются стойкой изолированной микрогематурией. Это может быть симптомом не только доброкачественной IgA-нефропатии [129, 168], но и «маской» системных васкулитов и других заболеваний [30, 76, 105].
Большинство методов дифференциальной диагностики гематурий не отвечают современным требованиям. Между тем, правильная и быстрая ориентировка в направлении дальнейшего урологического или нефрологического обследования больного часто имеет решающее значение. Инструментальные методы (такие как цисто-, хромоцистоскопия, внутривенная урография, радиоизотопные исследования) являются инвазивными, что ограничивает их использование в педиатрии, требуют внедрения дорогостоящего оборудования и опасны развитием осложнений [33, 40, 41].
Обзор литературы
На протяжении последних десятилетий постоянно ведутся поиски новых методов дифференциальной диагностики гематурий, уделяется внимание морфологическому изучению эритроцитов мочи [2, 119, 128, 133, 135]. До настоящего времени в литературе обсуждается вопрос о диагностической значимости спектра морфологических изменений эритроцитов мочи, предложен ряд классификаций морфологических типов эритроцитов (с выделением акантоцитов и других форм), часть из которых еще требует своей апробации и оценки применительно к особенностям детской нефрологической клиники [36, 124, 146, 149, 158, 159].
Наличие морфологически измененных эритроцитов в моче у пациентов с гломерулонефритами описано Аддисом в 1948 году [135]. В последующие годы деление эритроцитов на измененные (выщелоченные) и неизмененные (свежие) несколько утратило свое клиническое значение из-за возможности изменения эритроцитов под действием физико-химических свойств мочи [75, 88, 146]. Интерес к изучению морфологии эритроцитов в моче вновь появился после сообщений австралийских исследователей BirchD.F. и FairlyK.F. [130, 131, 147, 180], а затем работ FassettR.G. и соавторов [148, 149]. Они показали, что гломерулярный и негломерулярный типы гематурии могут быть установлены при использовании фазово-контрастной микроскопии эритроцитов мочи и предложили выделять «гломерулярные» (морфологически измененные) и «негломерулярные» (неизмененные) эритроциты. У большинства больных нефропатиями преобладают измененные эритроциты, тогда как при урологических заболеваниях они не повреждены.
В последующие годы опубликованы результаты многочисленных исследований морфологии эритроцитов с помощью фазово-контрастной микроскопии у взрослых [81, 118] и детей [36, 128, 135, 138, 170, 175], уточнена методика проведения исследований, разработаны критерии разграничения «гломерулярных» и «негломерулярных» клеток. Эритроциты дифференцировали на основании трех морфологических критериев: размер, форма и содержание гемоглобина. Учитывалась также однородность (мономорфность) популяции эритроцитов или отсутствие ее. Гематурия определялась как «гломерулярная», когда размер и форма эритроцитов, выделяемых с мочой, были вариабельны, большинство имели неправильный, искривленный контур. В противоположность этому, гематурия определялась как «негломерулярная», когда размер и форма эритроцитов были одинаковы и эритроциты имели вид нормальных клеток периферической крови. Оценивали 100–200 эритроцитов и подсчитывали процент «гломерулярных» и «негломерулярных» клеток [81, 119, 136].
При обнаружении более 80% измененных эритроцитов тип гематурии оценивали как гломерулярный, более 80% неизмененных – негломерулярный. Смешанный вариант гематурии характеризовался отсутствием преобладания какого-либо типа эритроцитов [174]. Он наблюдался, главным образом, при заболеваниях с поражением клубочков почек [119, 175]. Чувствительность метода для диагностики гломерулярных заболеваний составила, по данным авторов метода, 95% [180].
Неопределенность термина «дизморфичный» эритроцит и разная оценка его различными исследователями затрудняла внедрение данного метода [134]. Японские исследователи M.Tomita, Y.Kitamoto и соавторы предложили использовать интерференционную микроскопию для изучения морфологии эритроцитов мочи и с ее помощью детализировать понятия «гломерулярный» и «негломерулярный» эритроцит [124, 139]. Для диагностики гломерулярной патологии, по данным авторов, большое значение имеет обнаружение G1 (гломерулярных) клеток («пончикоподобные» клетки с одним или двумя отростками-«пузырьками»). При наличии 1% и более таких клеток и/или 15% и более всех гломерулярных форм авторы предлагают диагностировать гломерулярный тип гематурии. По данным авторов, чувствительность и специфичность метода для диагностики гломерулярных заболеваний составили 90,4% и 97,5% соответственно. При использовании только одной формы (G1-клетки) для диагностики гломерулярных заболеваний чувствительность и специфичность метода составили 89% и 95%. Данная классификация делает понятие «гломерулярный», «дизморфичный» эритроцит более точным, конкретным, позволяет объективизировать исследование. G1 – форма клеток, резко отличающаяся от других дизморфичных форм, поэтому ее выявление возможно даже начинающими исследователями. Низкий диагностический критерий (1% G1-клеток), использованный авторами, зависит от предположения, что при этом отсутствует кровотечение из мочевого тракта. Он наиболее низок в сравнении с другими публикуемыми данными [124].
Согласно классификации типов эритроцитов по M. Bessis данный вид клеток можно обозначить термином «акантоцит». Установлена корреляция акантоцитурии с гломерулярными заболеваниями, подтвержденными биопсией [183]. В последующих исследованиях предложено в качестве диагностического критерия использовать 5% и более акантоцитов [139, 158]. Чувствительность и специфичность критерия акантоцитурии 5% для подтвержденных биопсией гломерулонефритов составили 52% и 98%. Проведение повторных исследований позволило увеличить чувствительность до 80% [183].
Выявление акантоцитов в моче возможно и при использовании светлопольной микроскопии [126], но большие диагностические возможности предоставляет использование фазово-контрастной или интерференционной микроскопии.
В патогенезе возникновения и прогрессирования гематурического синдрома наряду с повреждением клубочковой базальной мембраны играет роль и нарушение структурных свойств эритроцитов периферической крови [35, 69, 111, 183]. Структурно-функциональные свойства мембран могут изменяться при действии различных повреждающих факторов и приводить к снижению устойчивости клетки и последующему гемолизу [44, 103]. Данной проблеме посвящено небольшое число работ, хотя известен факт более тяжелого течения нефропатий, где обычными рутинными методами определен гемолиз [169].
Цель исследования: оптимизация работы нефрологического стационара путем внедрения новых методов дифференциальной диагностики гематурического синдрома.
Задачи исследования:
- определение диагностической значимости методов морфологической диагностики эритроцитов мочи и изучения структурных свойств эритроцитов периферической крови в установлении причины гематурии;
- оценка экономической эффективности внедрения данных методов в работу нефрологического стационара.
Материал и методы исследования
Исследования морфологии эритроцитов мочи выполнены у 148 детей, в том числе с первичным гломерулонефритом – 68, геморрагическим васкулитом – 15, наследственным нефритом и доброкачественной семейной гематурией – 6 и другими нефропатиями – 59. В последнюю группу вошли нефрит при системной красной волчанке и бактериальном эндокардите, аномалии положения и ориентации почек, инфекционно-воспалительные заболевания органов мочевой системы, мочекаменная болезнь и случаи риска ее развития с наличием оксалурии, уратурии. Всего было выполнено 305 исследований.
У всех больных диагноз установлен на основании анамнеза, данных клинического наблюдения и дополнительных методов обследования в специализированных отделениях по программе обследования больных с нефропатиями.
Исследования морфологии эритроцитов мочи выполнены на кафедре медицинской биологии и генетики с курсом экологии Воронежской государственной медицинской академии с использованием поляризационно-интерференционного микроскопа BIOLARPI и компьютерной программы обработки изображения «ВидеоТест» и в клинико-иммунологическом отделе ГУЗ «Областная детская клиническая больница №1» г. Воронежа с использованием фазово-контрастного устройства КФ-4 на микроскопе МБИ-11 и методом светлопольной микроскопии.
Исследования проводились по методике, рекомендованной А.А.Щербиным, А.Ю.Николаевым [119]. 10 мл свежевыпущенной мочи центрифугировали в течение 10 минут при 1500 об/мин. Осадок суспендировали в 1 мл надосадочной жидкости и 1 каплю наносили на предметное стекло, накрывали покровным и микроскопировали (объектив 40, увеличение 400). Соблюдали условие, чтобы моча не находилась в мочевом пузыре более 2 часов. В каждой порции мочи дополнительно определяли относительную плотность, содержание белка, количество эритроцитов и лейкоцитов по методу Нечипоренко.
Морфологические типы эритроцитов мочи оценивались по классификации TomitaM., KitamotoY. И соавторов [124]. Определялось наличие и процентное содержание G1 – G5 типов клеток. G1 клетки («акантоциты») определялись как «пончикоподобные» клетки с одним или более выпуклыми отростками-везикулами. Вместе с ними учитывались и «тени» G1-клеток, имеющие вид двойных колец с выпуклыми отростками. В качестве критерия акантоцитурии, необходимого для установления диагноза гломерулярного заболевания, использовались два критерия: «G11%» и «G15%».
Изучение структурных свойств эритроцитов периферической крови включало исследование осмотической и кислотной резистентности клеток. Устойчивость эритроцитов в гипоосмотических растворах хлорида натрия регистрировалась с помощью разработанной на кафедре биофизики и биотехнологии Воронежского госуниверситета методики автоматической регистрации интегральных, дифференциальных и разностных эритрограмм. Для исследования кислотной резистентности эритроцитов использовали метод автоматической регистрации кислотных эритрограмм, предложенный И.И.Гительзоном и И.А.Терсковым [18, 23, 103] и модифицированный на кафедре биофизики Воронежского госуниверситета.
Принцип метода изучения осмотической и кислотной резистентности эритроцитов заключается в фотометрической регистрации кинетики распада клеток под действием гипоосмотического раствора хлорида натрия или раствора соляной кислоты (HCl). Мерой стойкости для каждого эритроцита является время, в течение которого происходит его разрушение. Последовательное вовлечение эритроцитов в процесс гемолиза позволяет построить эритрограмму – зависимость распределения клеток по стойкости во времени (G=f(t)).
Исследование осмотической резистентности включало два последовательных этапа. На первом этапе изучали уровень осмотической резистентности эритроцитов при использовании серии гипоосмотических растворов хлорида натрия (0,45 – 0,85%). Время инкубации эритроцитов составило 30 мин. Использование данного метода оценки осмотической резистентности эритроцитов позволяет оценить структурное состояние клеток по конечной стадии гемолиза. Но остаются невыясненными такие параметры, как время вступления эритроцитов в стадию гемолиза, характеризующее устойчивость эритроцитарных популяций, скорость гемолиза, характеризующая степень структурной деградации всех популяций эритроцитов и другие параметры. По соотношению указанных величин можно судить о нарушении отдельных компонентов эритроцитарной клетки. Для решения этих задач на втором этапе были проведены исследования кинетики осмотического гемолиза при концентрации NaCl = 0,55%. Выбор данной концентрации хлорида натрия в качестве рабочего раствора обусловлен созданием режима предгемолитического состояния эритроцитов, при котором они находятся в течении 15-30 минут в стабильном положении. Данная концентрация хлорида натрия позволяет получить серию различных кинетических кривых, оценить неоднородность эритроцитарной популяции.
Стойкость эритроцитов в гипоосмотических растворах определяется структурным состоянием липостроматинового и спектрин-актинового комплексов мембраны эритроцита. Осмотический тип гемолиза эритроцитов не сопровождается химическими изменениями состава эритроцитов, сохраняются также их электрические свойства. Для суждения о структурных изменениях белково-липидных компонентов эритроцитарных мембран был использован метод регистрации кислотных эритрограмм. Распределение эритроцитов по стойкости к Н+ ионам характеризует физико-химические свойства их белково-липидных комплексов, определяемые, в том числе функцией электростатического взаимодействия между фиксированными зарядами на мембране. В качестве гемолитического агента использовали 0,1 N раствор HCl.
Фотометрическая регистрация кинетики осмотического или Н+-индуцированного распада эритроцитов осуществлялась с помощью фотоэлектроколориметра ФЭК-56М, объединенного с двухкоординатным регистратором ЛКД 4-003 и цифровым вольтметром В7-20, при этом регистрируется S-образная интегральная кривая гемолиза (рис.1), форма которой отражает суммарное изменение величины светорассеяния () в исследуемом растворе во времени, т.е. = f(t).
Смещение регистрируемой кривой в первые минуты ниже нулевой линии связано со сферуляцией эритроцитов (участок 0–1 на рис.1). Дальнейший восходящая часть кривой гемолиза отражает разрушение наименее устойчивых эритроцитов (участок 1–2 на рис.1), а при вступлении в процесс гемолиза основной массы эритроцитов регистрируется максимальная скорость процесса (участок 2–3 на рис. 1). Период выхода на плато отражает разрушение наиболее стойких эритроцитов (участок 4 на рис. 1).
Интегральная кривая кислотного гемолиза эритроцитов
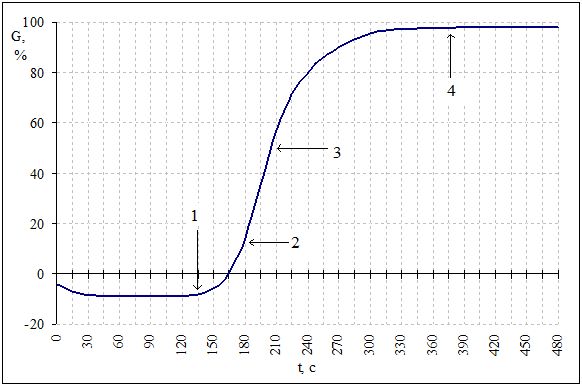
Рис. 1
Основные рассматриваемые параметры кинетических кривых гемолиза эритроцитов:
- G,% - уровень гемолиза (количество разрушенных эритроцитов за определенный период времени),
- Gmax, % - максимальное количество эритроцитов (в %), принявших участие в гемолизе,
- Gsf, % - степень сферуляции эритроцитов,
- Kmax, отн. Ед. – константа максимальной скорости гемолиза (определялась как тангенс угла наклона касательной к линейному участку восходящей кривой гемолиза),
- Т50, с – время 50% гемолиза (период времени от начала стадии гемолиза до разрушения 50% эритроцитов; участок 3 на рис. 2.2),
- Тlat, с – время латентного периода гемолиза (период времени после добавления гемолитического агента до начала регистрации фазы гемолиза; участок 0–1 на рис. 2.2).
Каждая эритрограмма рассчитывалась как средняя из 4 повторных исследований. Контрольную группу составили исследования, проведенные у доноров (30 исследований) и здоровых детей различного возраста (10 исследований). Параметры кислотного и осмотического гемолиза эритроцитов оценивались с учетом возрастных особенностей [63, 104].
Исследования осмотической резистентности эритроцитов были выполнены у 51 ребенка, в том числе с первичным гломерулонефритом – 29, геморрагическим васкулитом – 8, другими нефропатиями – 14. В последнюю группу вошли наследственный нефрит, рефлюксная нефропатия, гемолитико-уремический синдром. Всего в данной группе детей проведено 65 серий исследований. Исследования кислотной стойкости эритроцитов выполнены у 44 детей (56 серий исследований), в том числе с первичным гломерулонефритом – 26, геморрагическим васкулитом – 10, другими нефропатиями (наследственный нефрит, рефлюксная нефропатия) – 8.
Результаты и их обсуждение
Акантоциты (G1 тип эритроцитов) обнаружены в моче у 35 детей (92,1%) в 62 исследованиях (81,6%), из них 5% и более акантоцитов выявлены у 27 больных (71,1%) в 38 исследованиях (50,0%). Выявление акантоцитов не зависело от формы первичного гломерулонефрита (табл.3.7).
Таблица 3.7
Обнаружение акантоцитов в моче при первичном ГН
Статистически достоверных отличий между двумя группами не получено (р>0,05).
Учитывая влияние изменений относительной плотности мочи на морфологические типы эритроцитов [184], был проведен сравнительный анализ выявления акантоцитурии в группах больных с сочетанием первичного гломерулонефрита и тубуло-интерстициального нефрита и при отсутствии проявлений ТИН. В зависимости от наличия или отсутствия проявлений тубуло-интерстициального поражения больные были разделены на 2 группы: с проявлениями тубуло-интерстициального нефрита (группа 1) и без проявлений ТИН (группа 2). 1 группу составили 9 детей (23,7%): 5 – с острым нефритическим синдромом, 1 ребенок с острым нефротическим синдромом, гематурией и трое детей с хроническим гломерулонефритом. Всего в данной группе выполнено 26 исследований (34,2%). Во вторую группу включены 29 детей (76,3%): 12 – с ХГН и 17 – с ОГН, всего было выполнено 50 исследований (65,8%).
Акантоциты обнаружены у 8 детей в группе с ТИН (88,9%) в 17 исследованиях (65,4%). В группе больных без проявлений ТИН G1 клетки выявлены у 27 детей (93,1%) в 45 исследованиях (90,0%). Получены достоверные отличия выявления акантоцитов между указанными группами больных (табл. 3.9, 3.10).
Таблица 3.9
Выявление акантоцитов в группах больных
с наличием и отсутствием ТИН (число детей)
Примечание: n– число детей в указанных группах, р– достоверность различий (критерий Манна-Уитни).
У больных хроническим гломерулонефритом проанализирована связь выявления акантоцитов и длительности заболевания. Зависимости между указанными параметрами не установлено (r = – 0,163, р> 0,05).
Исследована корреляционная связь между количеством акантоцитов и относительной плотностью мочи у больных с сочетанием гломерулонефрита и ТИН. Получена средняя по силе связь указанных параметров (r=0,528, р<0,05). Только в данной группе больных выявлена значимая связь между количеством акантоцитов и относительной плотностью мочи. Можно предположить, что у детей с сочетанием гломерулонефрита и ТИН необходимо неоднократно проводить исследования морфологии эритроцитов мочи, использовать для этого наиболее концентрированные порции мочи, что позволит увеличить выявление акантоцитов.
Показатели значимости акантоцитурии при
первичном гломерулонефрите
Наибольшей чувствительностью, т.е. способностью выявлять болезнь, для диагностики гломерулонефрита обладает критерий «G11%», включающий в себя наблюдения у больных с количеством акантоцитов в моче более 1%. Использование данного критерия позволяет поставить правильный диагноз у 92,1% больных первичным ГН. Специфичность критерия составила 72,2%. Применение для диагностики гломерулярного поражения акантоцитурии в количестве 5% позволяет поставить правильный диагноз (чувствительность критерия) в 71,1% случаев. Но специфичность при использовании данного критерия выше и составляет 88,9%. Меньше относительный риск установления правильного диагноза и число ложноположительных результатов при использовании критерия акантоцитурии 5%, но несколько выше количество ложноотрицательных.
Таблица 3.12
Показатели значимости акантоцитурии
при остром и хроническом гломерулонефрите
Примечание: n– число детей в каждой группе наблюдения
При хроническом гломерулонефрите применение критериев «G11%» и «G15%» показывает высокие значения показателей чувствительности и специфичности: 93,3 и 72,2% для критерия «G11%» и 86,7 и 88,9% для критерия «G15%». В данной группе больных возможно использование выявления 5% акантоцитов для установления диагноза. При этом невелико число ложноотрицательных случаев и ложноположительных случаев. У больных острым гломерулонефритом необходимо учитывать выявление и 1% акантоцитов, так как критерий «G15%» обладает низкой чувствительностью (60,9%).
Таким образом, проведенные исследования морфологических типов эритроцитов мочи показали высокую диагностическую значимость акантоцитурии при гломерулонефритах у детей.
Акантоцитурия является признаком, характерным для поражения клубочков почек, и наблюдается при различных нефропатиях с гломерулярным поражением. Исследования морфологии эритроцитов мочи были проведены у детей с нефритом при геморрагическом васкулите, бактериальном эндокардите, системной красной волчанке, при наследственном нефрите и у детей с инфекционно-воспалительными заболеваниями органов мочевой системы, мочекаменной болезнью, аномалиями положения почек.
Акантоциты в количестве 1% и более обнаружены у 5 детей с геморрагическим васкулитом, (83,3%) в 8 исследованиях (50,0%). G1 клетки в количестве 1% и более выявлялись только при угасании кожного и отсутствии других симптомов васкулита. Можно предположить, что появление гематурии в первые дни и недели заболевания вместе с другими симптомами васкулита связано с повышением проницаемости сосудистой стенки, развивающимся в период атаки пурпуры. В дальнейшем (со 2 – 3 недели от появления изменений в моче) присоединяется иммунокомплексное поражение клубочков, формируется гломерулонефрит, диагностическим признаком которого и является обнаружение дизморфичных эритроцитов в моче.
Таким образом, появление гематурии на первой неделе болезни, на высоте других клинических проявлений геморрагического васкулита, по нашим данным, не сопровождалась появлением эритроцитов гломерулярного типа (акантоцитов). Со 2 – 3 недели присоединения мочевого синдрома в моче обнаруживались G1-эритроциты, что может указывать на поражение клубочков почек при геморрагическом васкулите и формирование нефрита. Наибольший процент дизморфичных эритроцитов обнаружен у детей с присоединением гематурии на 2–4 неделе течения васкулита и формированием протеинурически-гематурической формы гломерулонефрита.
Чувствительность и специфичность метода морфологического исследования эритроцитов мочи определены для исследуемой группы больных. (табл.3.17). Вычисление проводилось для критериев акантоцитурии «G15%» и «G11%».
Таблица 3.17
Показатели значимости акантоцитурии при
геморрагическом васкулите
Обнаружение 1% акантоцитов является чувствительным тестом для диагностики гломерулярной гематурии при геморрагическом васкулите. У 5 детей с развитием нефрита были выявлены акантоциты в количестве 1% и чувствительность составила 83,3%. Чувствительность критерия «G15%» ниже, но он обладает большей специфичностью (88,9%). Полученные данные позволяют предположить, что для диагностики гломерулярного поражения при геморрагическом васкулите необходимо использовать критерий акантоцитурии «G11%», проводить исследования на 2–3 неделе присоединения гематурии, повторять их при отсутствии других проявлений васкулита.
Исследования морфологии эритроцитов мочи выполнены у 6 детей с наследственным нефритом и доброкачественной семейной гематурией. У 2 детей диагностирован синдром Альпорта, трое детей имели гематурический вариант нефрита, у одного ребенка диагностирована семейная (доброкачественная) гематурия. Диагноз наследственного нефрита установлен на основании данных семейного анамнеза, клинико-лабораторных проявлений нефропатии, наличия нарушения слуха у двух детей. У одного ребенка с синдромом Альпорта отмечалось прогрессирование заболевания с нарастанием протеинурии до 2 г/сутки, присоединением артериальной гипертензии и формированием хронической почечной недостаточности. У остальных детей функциональное состояние почек нарушено не было.
Всего у 6 детей с наследственным нефритом и семейной гематурией выполнено 11 исследований морфологии эритроцитов мочи. Акантоциты обнаружены в моче у 5 детей (83,3%) в 9 исследованиях (81,8%). У 5 детей с акантоцитурией количество G1 клеток в моче составило более 5%, за исключением одного исследования, где G1 эритроциты не были обнаружены.
Показатели значимости метода морфологического исследования эритроцитов мочи определены для исследуемой группы больных (табл. 3.19). Вычисление проводилось для критерия акантоцитурии - «G1 5%», так как у всех больных с наследственным нефритом акантоциты обнаруживались в количестве более 5%.
Таблица 3.19
Показатели значимости акантоцитурии при наследственном нефрите
n–число детей в исследуемой группе
В группе детей с наследственным нефритом критерий «G15%» показал высокие значения чувствительности и специфичности. При сравнении изучаемых показателей значимости с аналогичными величинами, полученными при других формах гломерулонефрита, видно, что чувствительность критерия «G15%» при наследственном нефрите высокая и сопоставима с показателями, полученными при ХГН. Специфичность критериев одинакова при всех вариантах ГН, так как рассчитывается по контрольной группе.
Таким образом, метод исследования морфологических типов эритроцитов мочи может использоваться в диагностике наследственного нефрита с применением критерия акантоцитурии «G15%».
Акантоцитурия является маркером гломерулярного поражения и обнаруживается, главным образом, при первичных и вторичных гломерулонефритах. Для выявления возможного поражения ткани почек при других нефропатиях с гематурическим синдромом были проведены исследования морфологии эритроцитов мочи у детей диагностической группы, не имеющих клинических проявлений гломерулонефрита.
Исследования выполнены у 36 детей. Данная группа являлась смешанной и включала аномалии положения и ориентации почек, инфекционно-воспалительные заболевания органов мочевой системы, мочекаменную болезнь и случаи риска развития мочекаменной болезни. Всего выполнено 53 исследования.
Акантоциты обнаружены у 9 из 36 детей (25,0%) в 13 исследованиях (24,5%). 5% и более G1 клеток выявлено у 3 больных (8,3%) в 5 исследованиях (9,4%).
Инфекция мочевой системы не сопровождалась акантоцитурией. У 10 детей с ИМС, но без признаков поражения ткани почек G1 эритроциты не обнаружены. В группе детей с наличием клинической картины пиелонефрита акантоциты выявлены у 3 больных (33,3%) в 6 исследованиях из 16 (37,5%). У двух детей (22,2%) в 3 проведенных исследованиях (18,8%) количество акантоцитов составило 5% и более. Выявление данного типа дизморфичных эритроцитов может указывать на наличие гломерулярного поражения (гломерулита) у больных (табл. 3.22).
Таблица 3.22
Выявление акантоцитов в моче у детей диагностической группы
В группе детей с наличием мочекаменной болезни (МКБ) и риском ее развития (МКБ2) акантоциты обнаружены у 5 детей из 12 (41,7%) в 5 исследованиях из 17 (29,4%), что указывает на наличие поражения ткани почек у больных. G1 клетки выявлялись у 2 из 4 детей с МКБ (50%) и у 3 из 8 детей с МКБ2 (37,5%). 5% акантоцитов выявлено у одного ребенка (8,3%) с наличием риска развития мочекаменной болезни в 2 исследованиях из 17 (11,8%).
В группе детей, включающей аномалии положения почек – нефроптоз, ротацию почек и повышенную подвижность почек, акантоциты обнаружены у 1 ребенка из 5, что составило 20,0% в 2 исследованиях (33,3%). 5% и более акантоцитов в данной группе больных не обнаружены. При данных аномалиях положения и ориентации почек может быть гломерулит, проявляющейся гематурией с наличием эритроцитов гломерулярного типа – акантоцитов.
Проведенные исследования подтвердили высокое диагностическое значение акантоцитурии при первичных и вторичных гломерулонефритах у детей, а также возможность использования данного метода диагностики для выявления гломерулярного поражения у детей с различными нефропатиями и оценки прогноза течения заболевания. Установленные морфологические изменения эритроцитов мочи позволили нам предположить, что в их основе лежат структурные изменения в эритроцитарной клетке на уровне мембраны и внутриклеточных структур. Для выявления указанных изменений эритроцитов периферической крови и их возможной взаимосвязи с особенностями течения нефропатий были проведены исследования структурных свойств эритроцитов методами регистрации осмотических и кислотных эритрограмм.
Жданова Ольга Александровна










